Астматический Статус Реферат
- 9 Comments!

Реанимация и интенсивная терапия при астматическом статусе - Рефераты по реанимации и интенсивной терапии. Астматическое состояние (или статус) представляет собой один из наиболее тяжелых вариантов течения бронхиальной астмы. Распространенность бронхиальной астмы во всем мире увеличивается, смертность от неё также так же неуклонно растёт, и сейчас в состоянии астматического статуса в США умирает ежегодно более 5. Англии 1. 50. 0 больных. В нашей стране свыше 3%, а в отдельных районах до 5% населения страдает бронхиальной астмой различной степени выраженности.
Многие из них болеют астмой в тяжелой форме, которая нередко осложняется астматическим статусом. Наиболее часто заболевают женщины.
В последние годы особенно заметным стало увеличение смертности от астматического состояния в детском и юношеском возрасте. Клиника. В клинической практике почти всегда бывает весьма трудно с достоверностью установить границу между тяжелым приступом бронхиальной астмы и астматическим статусом. В связи с этим принят ряд критериев определения астматического статуса: 1) наличие полной клинической картины удушья вследствие бронхиальной обструкции (с возможным переходом в тотальную легочную обструкцию), иногда осложненного развитием «легочного сердца» и гипоксемической комы; 2) появление резистентности к симпатомиметикам и другим бронхолитикам; 3) клинически выраженная гипоксия с респираторным и метаболическим ацидозом; 4) гиперкапния; 5) отсутствие дренажной функции бронхов (задержка мокроты); 6) острая вторичная полицитемия.
Астматическое состояние (или статус) представляет собой один из наиболее. Скачать полностью реферат: «Реанимация и интенсивная терапия при . Читать работу online по теме: реферат мой. Реферат по на тему: «Бронхиальная астма у детей». J46 – Астматический статус.
Наличие указанных проявлений обязывает врача поставить диагноз астматического статуса и передать больного реаниматологу, так как, помимо традиционных методов лечения, у такого больного должен быть применен комплекс специальных мер, направленных на устранение гипоксии и ацидоза, разрешение бронхиального спазма и освобождение дыхательных путей от слизи и слизистых пробок. Для удобства клинической оценки тяжести астматического статуса принято делить это заболевание на три стадии. Первая стадия — трансформация бронхиальной астмы в астматический статуспри относительной компенсации — характеризуется уже сформировавшейся резистентностью к симпатомиметикам и дериватам пурина.
При физикальном исследовании больного обращает на себя внимание несоответствие между интенсивностью дыхательных шумов, слышимых дистанционно, и при непосредственной аускультации легких — на расстоянии слышны многочисленные свистящие сухие хрипы, тогда как аускультативно картина более скромная. Уже в этой стадии выявляется дыхательная недостаточность с умеренной гипоксемией, наблюдается бледный цианоз. Над легкими обычно выслушивается ослабленное везикулярное дыхание, местами жесткое, со значительным количеством сухих свистящих хрипов. С самого начала удушья нарастает эмфизема легких, в связи с чем относительная сердечная тупость не определяется и тоны сердца становятся глухими.
Иногда возникает акцент и расщепление II тона на легочной артерии, развивается альвеолярная гиповентиляция в связи с нарушением бронхиальной проводимости. В этой стадии МОД может быть увеличенным, хотя дыхательный объем всегда уменьшен (тахипноэ). Гиповентиляция одних участков легких не компенсируется гипервентиляцией других, нарушается отношение вентиляция/перфузия, в связи с чем гипоксемия уже в этой стадии выражена существенно. Высокий коэффициент диффузии СО2 по сравнению с О2 обеспечивает в условиях гипервентиляции высокую элиминацию СО2, что приводит к респираторному алкалозу.
Астматический Статус Реферат Реаниматология
Астматический статус (Status asthmaticus) — тяжёлое, угрожающее жизни осложнение бронхиальной астмы, возникающее обычно в результате .
Вторая стадия — нарастающей дыхательной недостаточности (синдром «немого легкого») — характеризуется ухудшением состояния больного в связи с углубляющейся гипоксией и гиперкапнией. Клинически наблюдаются тахипноэ, цианоз и выраженное несоответствие между дыхательными усилиями и скудостью аускультативной картины. Сухие хрипы выслушиваются лишь на небольших участках легких, вскоре появляется «синдром молчания» отдельных их участков, целых долей, а затем и всего легкого и формируется синдром тотальной легочной обструкции в результате закупорки просвета бронхов густой слизью. В этой стадии нарушается относительный баланс между гипо- и гипервентилируемыми участками легких, вследствие чего гипоксемия углубляется. Диффузия СО2 ухудшается и респираторный алкалоз переходит в респираторный ацидоз, к которому присоединяется метаболический ацидоз, возникающий в связи с гипоксией. Появление «молчащих легких», свидетельствующих о тотальной легочной обструкции, является ведущим симптомом этой стадии.
Если больной умирает в этой стадии заболевания, то на вскрытии можно видеть огромное количество слизисто- гнойных пробок, плотно закупоривающих просвет бронхов. Третья стадия — гиперкапнически- гипоксемической комы — характеризуется всем комплексом проявлений, свойственных глубокой дыхательной недостаточности, с присоединением потери сознания и исчезновением рефлексов. Клинически можно наблюдать два вида гипоксической комы: быстро и медленно протекающую. Для быстро протекающей гипоксемической комы характерна ранняя потеря сознания в связи с дыхательной недостаточностью не обструкционного, а бронхоспастического типа, возникающей, например, при ингаляции антибиотиков, гормонов, ферментов или при наркозном бронхоспазме (первая форма астматического статуса).
В течение нескольких минут развивается острый приступ удушья с картиной «молчания легких» и последующей потерей сознания, приводящей вскоре к смерти. Медленно протекающая и развивающаяся в связи с тотальной легочной обструкцией кома часто является логическим завершением тяжелого астматического статуса. При исследовании насосной функции сердца в разгар статуса определяют увеличение сердечного выброса при сниженном ударном объеме. Однако с углублением статуса (например, в стадии гипоксемической комы) этот механизм компенсации исчерпывается и наступает асистолия (или фибрилляция желудочков).
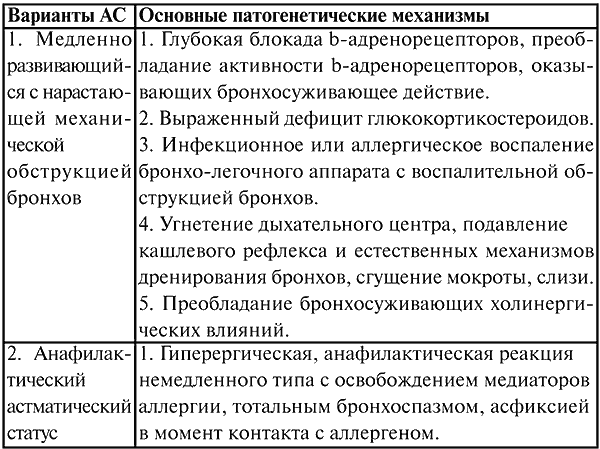
Основные провоцирующие факторы - бактериальные и вирусные воспалительные процессы в респираторной системе, приводящие к учащению приступов удушья, нарушению дренажной функции бронхов и более интенсивному применению бронходилататоров. Отмечено сочетание астматического статуса и диффузного атрофического бронхита, который ведет к глубокому нарушению дренажной функции бронхов из- за дегенеративных изменений мерцательного эпителия. Дискинезия, возникающая при гипери атрофических бронхитах, способствует задержке мокроты и повышению ее вязкости, что является одним из основных факторов формирования непродуктивного кашля.
Немалая роль в развитии астматического статуса принадлежит интенсивному и бесконтрольному использованию аэрозолей адренергических препаратов В- стимулирующих, обусловливающих гибель ворсинок мерцательного эпителия бронхов и фармакологическую десенситизацию адренергических В- рецепторов гладких мышц бронхов. Построение Сложных Предложений В Турецком Языке Учебник здесь. Причиной астматического статуса могут быть лекарственные препараты: ацетилсалициловая кислота и малые анальгетики в случаях астматической триады, антибиотики (чаще всего пенициллин), сыворотки, вакцины, а также неадекватная глюкокортикостероидная терапия или необоснованная ее отмена у больных, длительно получающих поддерживающие дозы глюкокортикостероидных препаратов. Для формирования астматического статуса имеют значение метеорологические факторы, нервно- психическое напряжение (стрессовые ситуации, предъявляющие повышенные требования к адаптационным системам организма). Частота возникновения астматического статуса у больных бронхиальной астмой колеблется от 5 до 1. Патогенез астматического статуса. Патогенез астматического статуса тесно связан с механизмами развития различных форм бронхиальной астмы. В основе аллергических реакций немедленного типа, при которых шоковым органом являются легкие, лежит иммунологическое повреждение, сопровождающееся выделением различных медиаторов немедленной аллергии, обусловливающих клиническую картину.
Выделение медиаторов может индуцироваться и неиммунологическими механизмами, в частности в случае астматического статуса вследствие приема ацетилсалициловой кислоты и нестероидных противовоспалительных препаратов при астматической триаде. Формирование бронхообструктивного синдрома при астматической статусе включает комплекс факторов: резко выраженную блокаду адренергических Р- рецепторов, обструкцию дыхательных путей, нарушения кислотно- щелочного равновесия, гемодинамические расстройства. Бронхообструктивный синдром при астматическом статусе в основном определяется диффузным отеком слизистой оболочки бронхов и задержкой вязкой мокроты; спазм бронхиальных гладких мышц не является главной его причиной. Отек слизистой оболочки может быть обусловлен аллергическим и бактериальным воспалениями, застоем в сосудах малого круга кровообращения вследствие нарушений гемодинамики, значительным увеличением экспираторного коллапса мелких и средних бронхов из- за нарастания внутриторакального давления при выдохе. Секреция слизи, воспаление и бронхоспазм ведут к выраженному повышению резистентности дыхательных путей и работы дыхания. Существенно возрастает количество кислорода, затрачиваемого на усиленную работу дыхательной мускулатуры, активируется продукция углекислого газа.
В области бронхиальной обструкции возникают вентиляционно- перфузионные нарушения, приводящие к гипоксемии. На ранних стадиях астматического статуса гипоксемия и нейрогенная рефлекторная стимуляция обусловливают гипервентиляцию, в результате которой наблюдается нормоили гипокапния, сочетающаяся с повышением р. Н (респираторная алкалемия). С прогрессированием астматического статуса развивается альвеолярная гиповентиляция, ведущая к задержке углекислого газа и ацидемии. Активация продукции углекислого газа и увеличение гипоксемии не компенсируются увеличением работы дыхания.
Снижению уровня гидрокарбонатов способствует и сопутствующий молочнокислый ацидоз, обусловленный усиленной мышечной работой или анаэробным метаболизмом. Нарушения кислотно- щелочного равновесия могут вызвать реактивную легочную гипертензию, циркуляторный коллапс и кардиальную аритмию. Астматический статус характеризуется также выраженными гемодинамическими расстройствами - гиповолемией и экстрацеллюлярной дегидратацией, обусловливающими сгущение крови (гематокрит до 5.
Обструкция дыхательных путей по мере развития астматического статуса прогрессирует и углубляется. Конечной стадией некупируюшегося астматического статуса является гиперкапническая кома. При оценке тяжести и прогрессирования астматического статуса важнейшее значение имеет определение газов крови.
По степени нарушений вентиляционноперфузионных соотношений и кислотно- щелочного равновесия выделяют три стадии астматического статуса. Стадия отсутствия вентиляционных расстройств (стадия компенсации, или I стадия) характеризуется выраженной бронхиальной обструкцией, артериальной гипоксемией (Ра. О2 = 6. 0/7. 0 мм рт. На стадии прогрессирующих вентиляционных нарушений (стадия декомпенсации, или II стадия) нарастают бронхиальная обструкция и нарушения вентиляции, артериальная гипоксемия (Ра.
О2 = 5. 0/6. 0 мм рт. Стадия гиперкапнической комы (или III стадия) отличается крайней степенью нарушения легочного газообмена, тяжелой гипоксемией (Ра. О = 4. 0/5. 5 мм рт. Очень часто встречаются бактериальное воспаление типа эндобронхита, дилатация и спазм бронхиол (для обоих морфологических вариантов характерна блокада просвета бронхов слизистой пробкой). В процесс вовлекаются преимущественно бронхи диаметром 2- 6 мм.
Встречаются скопления эозинофилов с единичными тучными клетками и скопления тучных клеток. Выявляются дегенеративные изменения нервных окончаний автономной нервной системы. Отечественные исследователи выделяют две клинические формы астматического статуса: Iанафилактическую, включающую две стадии - шок и гипоксическую кому; IIаллергически- метаболическую, состоящую из трех стадий - начальной, астматического статуса (синдром «немого легкого») и гипоксической комы. Анафилактическая форма астматического статуса чаще всего развивается после приема ацетилсалициловой кислоты, анальгина, пирамидона, нестероидных противовоспалительных средств (у лиц с астматической триадой), введения сывороток и вакцин. Наиболее опасен ингаляционный путь поступления аллергена. В этих случаях астматического статуса по клинике напоминает анафилактический шок. Такой вариант встречается при ингаляциях протеолитических ферментов, антибиотиков, проведении аллергологических диагностических проб провокационных ингаляционных с антигенами.
Характеризуется внезапным началом с резко выраженными проявлениями со стороны всех органов и систем. У больных бронхиальной астмой ведущим и начальным синдромом является удушье. Общая клиническая картина крайне тяжелая. Начальная гиперемия кожных покровов быстро сменяется разлитым диффузным цианозом. В акте дыхания активно участвуют мышцы плечевого пояса, грудной клетки, брюшного пресса.
Вначале может наблюдаться артериальная гипертензия, в дальнейшем сменяющаяся прогрессирующим падением артериального давления. Перед потерей сознания в клинической картине может доминировать выраженное беспокойство. Гиперкапнической коме предшествуют эпилептиформный судорожный синдром, непроизвольное мочеиспускание. Продолжительность дыхания и сердечно- сосудистой деятельности в коматозном состоянии очень коротка, и при отсутствии своевременной и адекватной реанимации больные погибают.
Аллергически- метаболическая форма астматического статуса развивается постепенно на фоне обострения бронхиальной астмы. Пароксизмы удушья учащаются, интервалы между ними укорачиваются, в межприступном периоде дыхание полностью не восстанавливается.
В этом случае чрезвычайно важна своевременная диагностика трансформации обострения бронхиальной астмы в астматическом статусе.